概要
放射線科は放射線(X線、レントゲンなどと呼ぶこともあります。)を使って体の中を検査する放射線診断部門と、放射線を用いた治療を行う放射線治療部門から構成されます。(MRI検査は放射線を使用しません。)
放射線診断部門は放射線を利用した最新の機器により、体の内部を検査します。医師にその画像を提供することにより診断の支援を行います。
病気やけがの正確な診断と最適な治療を行うためには、質の高い放射線画像を提供することが必要です。
放射線治療部門は放射線を利用し、がんなどを切らずに治療します。
放射線科は最新の放射線機器を使用することにより、快適な検査・治療環境を提供しています。
放射線科で行う検査・治療
認定資格取得状況
- 検診マンモグラフィ撮影認定診療放射線技師
- 磁気共鳴専門技術者
- X線CT認定技師
- Ai認定診療放射線技師
- 血管撮影・インターベンション専門診療放射線技師
- 救急撮影認定技師
- 医療画像情報精度管理士
- 医療情報技師
- 画像等手術支援認定診療放射線技師
- 第一種放射線取扱主任者
- 放射線管理士
- 放射線治療専門放射線技師
- 医学物理士
- 治療専門医学物理士
- 放射線治療品質管理士 等
一般撮影
一般撮影検査では、胸部、腹部、椎体(頸椎・胸椎・腰椎・仙骨・尾骨)、頭部(脳外科・耳鼻科・眼科・歯科領域など)、骨盤、四肢(両上肢下肢)、マンモグラフィー(乳房撮影)などの全身のX線撮影を行っています。また、移動型X線撮影装置を用いて病室や手術室での撮影も行っています。
当院の撮影装置はすべてデジタル化され、画像はサーバーと呼ばれる大容量記録装置に保管し、各診療科や病棟でパソコンや専用モニターで確認することができます。全撮影室にデジタルFPDシステムを搭載した一般撮影装置を導入しています。従来よりも低線量(低被ばく)で高画質な画像が得られます。高い処理能力により検査をスムーズに行うことができます。

検査時の注意事項
- 不必要なX線被ばくを避けるため、撮影室にはご案内があるまで入室しないでください。
- 本人確認のため、お名前と生年月日を名乗っていただきます。
- 撮影範囲内にX線写真で写るもの(金属類、ボタン、ネックレス、カイロ、エレキバン、ブラジャー、入れ歯、イヤリング、腕時計など)がないよう、支度していただきます。
- 妊娠している方は、検査前に申し出てください。
- 救急患者の撮影のために順番が入れ替わる場合や、撮影箇所により待ち時間が長くなることがありますのでご了承ください。
- 撮影台への移動の際には、付き添いの方にも介助していただくことがあります。
- 小さなお子様の撮影の場合はご家族の方に協力していただくことがあります。その際には妊娠の有無を確認させていただき、必要があればX線防護衣を着用していただきます。
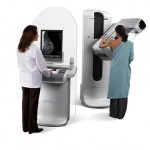
乳房撮影(マンモグラフィ)
マンモグラフィとは
マンモグラフィーとは、乳房のX線撮影です。乳がんの初期症状のひとつである、微細な石灰化を見つけ出すことにとても優れた検査です。また、触ってもわからないようなしこりを、写し出せることもあります。そのため、病変がある方の検査としてだけでなく、乳がん検診の一つとしても行っています。
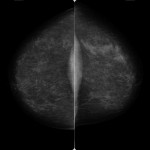
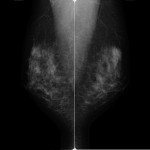
検査内容
検査時間は、およそ10分程度です。画像を診断するときは、左右の乳房を比較するため、基本的に両方の乳房を撮影します。撮影方法は、上下にはさむCC撮影注1と斜め横からはさむMLO撮影注2の2種類です。左右合わせて、4枚撮影します。また場合によっては、拡大撮影など追加の撮影を行うことがあります。
注1:CC撮影:頭尾方向撮影(craniocaudal:CC)
注2:MLO撮影:内外斜位方向撮影(mediolateral oblique:MLO)
撮影方法
乳房は、専用の透明な板ではさんで撮影します。乳房を薄く広げることにより、より鮮明な画像になり、病変があったときに見つけやすくなります。さらに、乳房が薄くなるほど、被ばくのX線量は少なくなります。痛みを感じる方は多いかもしれませんが、圧迫はとても重要なことです。無理のない範囲で、ご理解とご協力をお願いします。
撮影時の痛み
個人差がありますが、マンモグラフィは痛みを伴う検査です。月経前〜開始後しばらくは、女性ホルモンの影響で、乳房に張りや痛みを伴うことがあります。そのため、同じ撮影でも感じる痛みが強くなります。苦手な方も多いかと思いますが、不安な点がございましたらお声かけください。また、リラックスをして検査を受けていただくことで、痛みが軽減されますが、その他にも検査前日の入浴時などに、乳房のマッサージをしていただくと検査時の痛みが和らぐことがあります。痛みの強い方は参考にしてください。
必ず検査前にお知らせください
- 妊娠中・妊娠の可能性のある方
- 授乳中の方
- 心臓ペースメーカー*を装着されている方(ICD*、CRT-D*を含む)
- 前胸部にポート*を埋め込まれている方
- 水頭症V-Pシャント*が埋め込まれている方
- 豊胸手術*を受けたことがある方
*上記の体内機器や器具は、撮影によって不具合が生じることが否定できないため、検診では推奨されておりません。ご相談のうえで、細心の注意を払いながら、体内機器を考慮した撮影方法で検査をさせていただきます。
注意点とお願い
●ケープ型の専用検査着に着替えていただきます。
→ 上半身の脱衣をお願いしています。下着など薄い服でも画像に写ってしまいます。
●制汗スプレーなどはよく拭き取ってください。(ラメ入りのボディパウダーも含む)
→ 乳がんの石灰化と似たように写ることがあります。
●しこりや乳頭分泌物がある場合は、撮影技師にお申し出ください
→ しこりの位置を知ることで、より精度の高い撮影を行うことができます。
●乳房表面のイボ、ほくろの位置を確認させていただくことがあります。
→ 病変の腫瘤のように写ることがあります。
●髪の毛が長い方は、後ろに束ねていただきます。
→ 撮影する範囲に含まれると、乳房に重なって写ってしまいます。
●めがね、ネックレス、ピアスなどは、はずしていただきます。
→ 撮影する範囲に含まれたり、装置に触れて破損する恐れがあります。
当院の特徴
撮撮影は女性の技師が担当しておりますので、安心して受診してください。より適切な撮影を行うため、NPO法人日本乳がん検診精度管理中央機構による認定試験を受講した認定技師がおります。同機構の施設認定も取得しており、3年ごとに更新しています。装置はFPD注3搭載のため、高画質化と被ばく低減が可能になりました。そして、3Dマンモグラフィー(トモシンセシス注4)機能を追加したことにより、正常な乳腺と病変の重なりを解消し、より精度の高い情報を得ることができます。またマンモトーム生検注5も行っています。
注3:FPD:平面型検出器(Flat Panel Detector:FPD)
注4:トモシンセシス:乳房を異なる角度から複数撮影をして、その画像を再構成して乳房内の断層像を得ること。1回の撮影で25度の角度を移動しながら撮影します。
注5:マンモトーム生検:マンモグラフィーの画像を確認しながら、疑わしい組織を針で採取し、詳しく調べる検査。外科的生検に比べて傷が小さく、低侵襲に確実な病理組織診断が行えます。
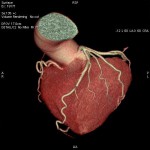
CT検査
当院では各診療科からの検査依頼があり、診断用CTが2台、放射線治療計画用CTが1台稼動しています。
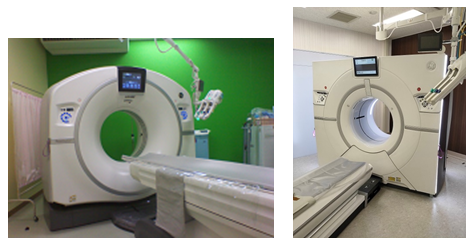
CTの原理を簡単に説明します。
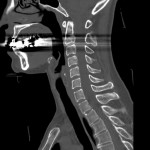
CTの寝台に寝ていただき、その寝台が動きながら検査を行います。寝台がガントリー(X線発生器と検出器等から構成)と呼ばれるドーナツ状の機械を通過する際に、X線を照射し、検出しています。物質のX線の吸収差を利用して、360度方向からのデータを再構成することで輪切りの画像が完成します。空気や水などX線を吸収しにくいものは黒く、骨などX線を吸収しやすいものは白く表示されます。
また、造影剤を静脈から注射することで区別が難しかった目的の臓器や病変も見やすくなります。しかし副作用のリスクがあるためヨード過敏症の方や過去に副作用が出現した方、腎臓の機能が悪い方は主治医にお申し出ください。
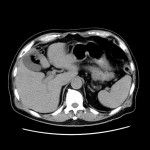
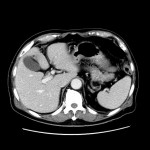
当院のCT装置の最薄スライス厚は0.625mmで、これにより一つの断面だけでなくいろいろな角度からの断面を構築することや、血管や骨の3次元表示を可能にしています。また、2021年2月に導入された装置では、2種類のエネルギーを使用して撮影することで、コントラストの増強、アーチファクトの低減、さらに特定の物質を強調したり抑制した画像が作成でき、診断能の向上が見込めます。
CTについてわからない点や不安なことがありましたら担当の技師または看護師にご相談ください。
透視検査
X線透視検査とは、静止画像ではなく、動画像としてリアルタイムに身体内部の様子を写し出し、画面上で観察(透視)しながら撮影、診断、治療を行う検査です。
主なX線透視検査
消化管造影
バリウムなどの造影剤を使用して食道、胃、小腸、大腸の検査を行います。
脊髄腔造影
腰から脊髄腔に造影剤を注入しヘルニアなどを調べます。
また透視室での検査の後でCTを撮影し、より細かく検査をします。
骨折、脱臼の整復
透視を見ながら骨折のずれ、関節の脱臼をもとに戻します。
逆行性尿管造影、膀胱造影
尿道から細い管(カテーテル)を入れ、造影剤を注入して検査します。
腸重積整復
小児の腸重積症に対し薄めた造影剤をおしりから注入して腸を正常な状態に戻す治療です。
嚥下造影
食べ物を飲み込みにくい嚥下障害の病態の検査です。
バリウムを混ぜた食べ物(ゼリー、クッキーなど)を飲み込む様子を透視で見ながら録画します。
内視鏡検査の一部
内視鏡的逆行性胆管膵管造影(ERCP)
口から十二指腸まで内視鏡を入れ、胆管、胆嚢、膵臓の検査をします。
経気管支肺生検(TBLB)
口から肺の気管支まで内視鏡を入れ、肺の一部をつまみ取る検査です。
骨塩定量
骨塩定量とは

骨塩定量装置で低エネルギーX線を利用して骨の密度を測定する検査です。測定値をコンピューターにより解析、算出し、骨塩量を知ることができます。骨塩とは骨の強度(密度・ミネラル)のことで、骨塩量が低下してくると骨がもろくなり、骨折しやすくなります。
骨塩定量を行うことにより、骨粗鬆症の診断や治療の経過観察、または、ホルモンのバランス異常による、あるいは先天性の代謝性骨疾患の診断や治療などに使われます。最近では乳がんに対するホルモン療法の骨代謝への影響を知るためにも使われています。
検査方法
測定する部位は、腰椎、大腿骨頚部(股関節)、前腕骨、全身等があります。測定部位によって違いますが、座って、あるいは仰向けに寝て検査します。ただじっとしているだけで良い検査です。検査時間は測定部位等によって変わりますが、おおよそ5~15分程度です。
検査にあたって注意事項
測定部位に金属やカイロがあったり、骨塩定量の前にバリウムを使った胃や大腸の検査をしていると、正しい測定値が算出できない場合があるので注意して下さい。
骨粗鬆症について
日本国内における骨粗鬆症患者は、高齢女性を中心に年々増加しており、自覚症状のない未受診者を含めると、推計で1,100万人超に上ります。 中でも患者の8割は女性で、特にホルモンの分泌バランスが変化する更年期以降の女性に多く、60代女性の3人に1人、70代女性の2人に1人が骨粗鬆症の疑いがあると言われています。骨粗鬆症は初期段階において自覚症状が無いため、骨折して初めて気づくケースが多く、それらを未然に防ぐ為には定期的な診察と検査が必要となります。当院では上記装置を使用し、予約にて検査・診断しています。
骨量は成長期に増加し40歳以降は年齢とともに減少します。高齢化に伴い、様々な疾患を発症しますが、その中の一つに骨がもろくなる「骨粗鬆症」があります。
「骨粗鬆症」はガンや心臓病と異なり自覚症状がなく、カルシウムやミネラル分が減少し、骨がスカスカになる状態で、ちょっとしたことで骨折しやすくなります。特に女性は閉経後に骨量が減少しやすく、社会生活に支障が生じます。骨粗鬆症の大半は加齢からくる老人性骨粗鬆症ですが、不健康な食生活、カルシウム・ミネラル等の摂取不足、運動不足、喫煙等も発症を引き起こす要因になります。
人体の骨の健康状態を数値化した検査を、骨塩定量(骨密度測定)といいます。この検査によって骨量の減少を早期に発見し、適切な予防や治療を行うことが可能です。
骨量の精度をより正確に測定し、地域の方々の健康維持に貢献したいと考えています。骨量に関して不安な方はどうぞご相談ください。
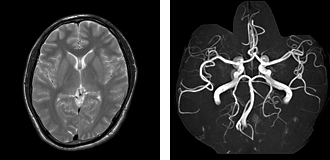
MRI検査
 当院では1.5T(テスラ:磁場強度)の装置2台で検査を行っています。
当院では1.5T(テスラ:磁場強度)の装置2台で検査を行っています。
MRIはX線CTよりも組織コントラストが良く、脳・脊髄や子宮・卵巣など骨盤部、乳房や関節などの検査に適しています。
X線CTのように放射線被ばくはなく、任意の断面像が得られます。
検査時間は内容により15~60分位です。検査中は大きな音がしますが、痛みを感じるようなことはありません。また、動きに弱い検査なので動かないように寝ていていただきます。
 強い磁場の中に入るので、体内に金属などがあると危険を伴います。検査前に必ずスタッフにより金属の確認をさせていただきます。場合によっては検査を受けられないこともあります。
強い磁場の中に入るので、体内に金属などがあると危険を伴います。検査前に必ずスタッフにより金属の確認をさせていただきます。場合によっては検査を受けられないこともあります。
小さなお子さんや狭い所が苦手な方などは薬を使って検査を行うこともあります。MRIを使った脳ドックや近隣の医療機関からの依頼検査も行っています。
核医学検査
 核医学検査は、「RI検査」や「シンチグラフィー」と呼ばれ、放射性医薬品(ガンマ線という放射線を出す薬)を静脈に注射したり、カプセルを内服したりして検査をします。薬剤が体内に取り込まれた部分から放出されるガンマ線を専用の装置で計測し、その分布を画像化します。検査をする臓器や目的によって使用する薬剤、検査開始までの時間、撮像範囲や撮像の方法が異なります。X線撮影検査やCT検査と比較して、位置・形態情報は劣るものの、核医学検査でしか得られない臓器の機能や代謝情報を得ることで、病気の診断に用いられます。
核医学検査は、「RI検査」や「シンチグラフィー」と呼ばれ、放射性医薬品(ガンマ線という放射線を出す薬)を静脈に注射したり、カプセルを内服したりして検査をします。薬剤が体内に取り込まれた部分から放出されるガンマ線を専用の装置で計測し、その分布を画像化します。検査をする臓器や目的によって使用する薬剤、検査開始までの時間、撮像範囲や撮像の方法が異なります。X線撮影検査やCT検査と比較して、位置・形態情報は劣るものの、核医学検査でしか得られない臓器の機能や代謝情報を得ることで、病気の診断に用いられます。
検査に用いる放射性医薬品の放射能は非常に微量ですので、放射線被ばくによる健康被害の発生を心配する必要はありません。また、X線検査などで用いられる造影剤と比べて、副反応やアレルギー反応が発生することもほとんどありません。
また、放射性医薬品を用いた画像診断だけではなく内用放射線療法も行っております。投与された薬剤が目的とする臓器や骨に集まって放射線を出すことによって疾患の治療や症状の緩和をすることができます。外部放射線療法とくらべて人体の正常な部分への放射線被ばくを減らすこともでき、全身に広がった疾患にも対応できる特徴があります。当院では甲状腺機能亢進症(バセドウ病)や去勢抵抗性前立腺癌の骨転移などの治療を行っております。
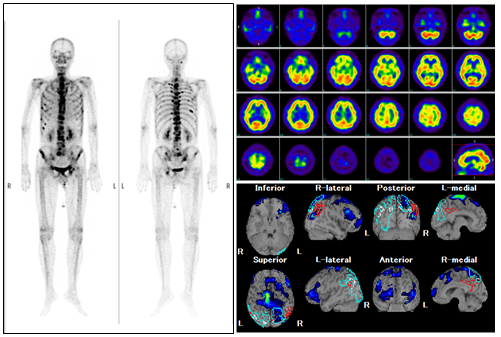
PET/CT検査
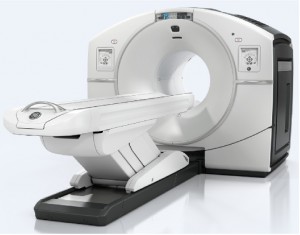 「PET/CT検査」はPET検査とCT検査の画像を重ね合わせて、疾患の性質と形態を一つの画像にすることができます。
「PET/CT検査」はPET検査とCT検査の画像を重ね合わせて、疾患の性質と形態を一つの画像にすることができます。
PETとはPositron Emission Tomography (陽電子放出断層撮影)の略で、陽電子を放出する放射性医薬品を体内に投与し、その分布を特殊なカメラでとらえて断層画像を撮影する検査です。
PET検査は使用する薬剤によってさまざまな目的に利用されていますが、当院で行っているPET検査は二つあります。
一つ目は18F-FDGというお薬を用いて疾患のブトウ糖代謝を画像化する検査(FDG-PET検査)です。がんや炎症にはブドウ糖代謝が活発になる性質があり、その性質を利用して疾患の大きさや悪性度合い、転移病巣の有無、治療後の効果判定、再発の診断などが可能となります。一度の検査で全身を調べることが出来ます。薬剤によるアレルギー反応や副反応はほとんど報告されていませんが、血糖値が高いと薬剤が疾患に集まり難くなり、検査の精度が低下する可能性があります。糖尿病と診断されている方、普段から血糖値の高い方はあらかじめご相談ください。
二つ目は18F-フルテメタモルというお薬を用いてアルツハイマー病の原因物質と考えられているアミロイドβプラークが脳内に溜まっているかどうかを調べるための検査(アミロイドPET検査)です。2023年12月にアルツハイマー病による軽度認知障害の進行抑制効果が認められレカネマブというお薬が保険適用となりました。これに伴いこのアミロイドPET検査も保険適用となり、当院でも保険適用基準に従い検査を開始することとなりました。
「PET/CT検査」放射性医薬品の投与およびCT検査による放射線被ばくを伴うこととなりますが、放射線による健康被害が生じる被ばく量ではありません。
当院では健康管理センターにて「PET/CTドック」もご案内しております。詳しくは健康管理センター窓口にお問い合わせください。
血管造影
当院では2台の血管造影検査装置が稼動しており、24時間常に検査・治療に対応できる体制を構築しています。X線検出器にFPD(フラットパネルディテクタ)を使用しており、低被ばくの検査・治療を提供しています。
血管造影検査
造影剤という血管を写す薬剤を使用し、X線写真を撮影することで動脈や静脈の流れを観察する検査です。太さが数mm程度のカテーテルと呼ばれる細い管を手首や足の付け根にある血管へ挿入して検査を行います。カテーテル挿入部には局所麻酔を使用するため、検査中の痛みはありません。
血管内治療
当院で行っているカテーテルを使用した血管内治療は以下の通りです。
●頭部
脳動脈瘤や脳動静脈奇形に対する血管塞栓術、脳梗塞に対する血栓回収術、など
●頚部
内頚動脈狭窄症に対する血管拡張術、など
●心臓
心筋梗塞や狭心症に対する血管拡張術、など
●胸腹骨盤部
大動脈瘤や大動脈解離に対するステントグラフト内挿術、腫瘍や出血に対する血管塞栓術、など
●四肢
閉塞性動脈硬化症や透析シャント狭窄に対する血管拡張術、など
放射線治療
放射線治療は手術、薬物療法とともにがん治療の中で重要な役割を果たしており、がんの治癒や増殖の抑制、痛みの緩和などが期待できます。また、比較的副作用が少ないため、年齢や体力面から手術や薬物療法が難しい方も安心して受けることができます。
治療部位や病状によっては通院での治療も可能であり、仕事を継続しながらなど、生活スタイルに合わせた治療が可能な場合もあります。もしわからないことがありましたら、遠慮せずご相談ください。
当院では、2台の放射線治療装置を導入しております。これらを使い分け、一人ひとりの病状に合わせて最適な治療を行っています。
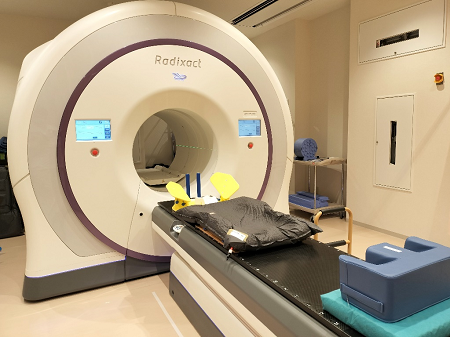
Accuray社製Radixact(トモセラピー)
トモセラピーは内蔵されたCTを使って、毎回の治療直前にCT画像を撮影します。この画像を用いて腫瘍および正常臓器の位置を確認し、正確に放射線を照射します。
また、複雑な形の腫瘍に対しても、放射線の形状、強度を変化させつつ、360度の方向から照射することにより、放射線を腫瘍に集中させ、正常臓器にはできるだけ照射しないことが可能となります。
当院のトモセラピー装置Accuray社製Radixactには動体追尾機能が搭載されており、肺や肝臓などの呼吸で動いてしまう腫瘍に対しても、高精度に治療することが可能です。
Varian社製iX(リニアック)
この装置は高エネルギーX線と電子線を発生させることが可能であり、疾患に応じて放射線の種類を使い分けて治療を行います。
また、X線撮影による照射位置照合装置が搭載されており、治療を行う直前にX線画像やCT画像を撮影し、照射位置を確認してから治療を行う画像誘導放射線治療が可能です。また、この機能を利用して小さな腫瘍に多方向から集中して高線量を照射する定位放射線治療も行っています。

放射線治療の流れ
1. 診察
放射線治療専門医師が診察を行い、病状や希望をお聞きした上で、最適な治療方法を提案させていただき、起こりえる副作用についても説明させていただきます。
ご不明な点は治療開始後および終了後も含め、いつでも担当医師にお聞きください。
2. 看護師オリエンテーション
放射線治療科の看護師より、治療スケジュール、治療期間の日常生活上の注意点、前処置が必要な治療に関しては前処置の概要について説明をさせていただきます。放射線治療に関してや、治療開始後の生活など、不安なこと等あればご相談ください。
3. 治療計画用CT撮影
実際の治療時と同様の体位で治療計画用のCT撮影を行います。この際に治療する部位によっては、体動を抑制するための固定具を作成させていただきます。また、体の位置を合わせるための目印(シール)を体に貼らせていただき、このときの体位を実際の治療時に再現できるように、カメラで写真を撮らせていただきます。
4. 治療計画
撮影した治療計画用のCT画像を使用し、放射線治療専門医師、医学物理士がどの部位にどのくらいの放射線量をどのように照射するかを、コンピュータを使い計画を立てます。
5. 放射線治療開始
放射線治療の治療日数は、数日で終了する場合から5週間程度かかる場合まで疾患の種類や治療方法により様々です。一回の治療にかかる時間は、通常の治療であれば10~20分程度で終了しますが、定位放射線治療や動体追尾照射では30分~60分程度の時間が必要となります。
治療開始後1週間に1回、放射線治療専門医師の診察があります。また、看護師、放射線技師が毎回状態を確認させて頂きますので、気になる症状や不安なこと等ございましたらご相談ください。
※治療開始までは病状にもよりますが、最初の診察からおおよそ1~2週間程度かかります。



